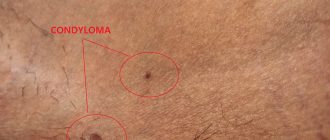
Карциномоподобная остроконечная кондилома (другое название — кондилома Бушке-Левенштейна) — это редкое инфекционное заболевание кожи, образующееся из множества сросшихся остроконечных кондилом. Характеризуется активным разрастанием и большой площадью поражения, поэтому имеет название гигантской. Считается начальной стадией рака кожи, не имеет четко выраженной эпидемиологической территории.
Общие сведения
Гигантская кондилома Бушке-Левенштейна поражает людей как молодого, так и пожилого возраста, чаще встречается среди мужской половины населения. Располагается, как правило, на головке полового члена или наружных половых органах у женщин, на слизистой мочевыводящих путей, около анального отверстия или в лобковой области. Реже поражает кожу лица и слизистую рта. Зависимо от формы, различают экзофитные (остроконечные) и эндофитные (плоские) кондиломы Бушке-Левенштейна. Эти образования имеют тенденцию к прорастанию вглубь кожных покровов с разрушающим воздействием на окружающие ткани. Рост опухоли внешне напоминает рост плода цветной капусты.
Вернуться к оглавлениюПричины возникновения гигантской кондиломы Бушке-Левенштейна
Появление кондиломы Бушке-Левенштейна связано с наличием в организме вируса папилломы человека. Вирус может обитать в организме на протяжении нескольких лет, никак не проявляясь. Больной может до конца жизни не знать, что является вирусоносителем. Крупные образования появляются только у 1—2% людей, обладающих инфекцией. Нередко возможно самоизлечение спустя полгода—год после заражения вирусом. Основные причины развития болезни:

- механическое повреждение внешних половых органов;
- несоблюдение гигиенических норм;
- заражение инфекциями, передающимися половым путем;
- снижение иммунитета;
- фимоз и другие патологии полового члена;
- чрезмерное выделение пота;
- лишай и прочие кожные заболевания.
Заражение ВПЧ происходит чаще всего при незащищенном половом контакте с вирусоносителем. Однако возможны и другие способы. Например, при наличии очагов поражения на слизистой рта возможна передача инфекции воздушно-капельным путем или при поцелуе. В группе риска — новорожденные дети, чьи матери являются вирусоносителями. Известны редкие случаи самозаражения.
Вернуться к оглавлениюСимптоматика
Развитие гигантской кондиломы Бушке-Левенштейна начинается с появления на коже небольших папилломоподобных образований, напоминающих бородавки. Спустя некоторое время, их количество стремительно увеличивается, покрывая все большую площадь. Затем отдельные кондиломы спаиваются в единое образование и мацерируются (разрушают эпителиальные клетки за счет растворения межклеточного вещества). Поверхность новообразования покрывается чешуйками ороговевшего эпителия, между ними образовываются бороздки, наполненные специфическим веществом (экссудатом). В толще пораженного эпителия со временем развиваются язвы, свищи, без должного лечения образование перевоплощается в плоскоклеточный рак. По периметру образование окружено отдельными кондиломами — сателлитами.
Самочувствие больного, как правило, не меняется. Возможен зуд и жжение в области поражения. Реже наблюдается повышение температуры тела, общая слабость, головные боли. При отсутствии гигиены выделяемый экссудат приобретает характер гниения с соответствующим запахом. При травматизации кондиломы возможно появление болезненных ощущений и кровянистых выделений.
Вернуться к оглавлениюДиагностика заболевания
На лечении данного заболевания специализируется врач-дерматолог и венеролог. Предварительный диагноз устанавливается на основании клинических наблюдений. В своих проявлениях данный вид кондиломы похож на другие кожные заболевания, например, широкие сифилитические кондиломы, оральный папилломатоз или плоскоклеточный слабовыраженный рак. Поэтому при обследовании врачу необходимо сравнить все характеристики новообразования с их симптомами, иными словами, провести дифференциальную диагностику. Так, широкие кондиломы при сифилисе имеют меньшие размеры и не обладают столь выраженным деструктивным воздействием. Кроме того, при карциномоподобной кандиломе наблюдается появление водянистых включений в клетках шиповатого слоя дермы, которые отсутствуют при цветущем оральном папилломатозе. Раковые опухоли отличаются более медленным ростом и отсутствием отдельных сателлитов.
После изучения клинической картины необходимо провести ряд лабораторных исследований биоптата (образца ткани) из очага поражения. Набирает популярность метод ПЦР-диагностики. Для проведения ПЦР (полимеразной цепной реакции) не требуется большое количество материала, но при этом возможно определения вируса почти со стопроцентной точностью. Однако окончательно подтвердить диагноз возможно только после проведения гистологического исследования. Также гистология помогает определить, носит ли образование злокачественный характер. Помимо указанных анализов, больному необходимо будет пройти обследование на наличие ВИЧ-инфекции и других венерических заболеваний. Строго запрещено облучение кондиломы Бушке-Левенштейна рентгеном, поскольку это может привести к ее озлокачествлению.
Вернуться к оглавлениюЛечение и профилактика
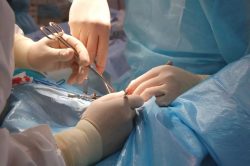
Гигантская кондилома Бушке-Левенштейна подлежит исключительно хирургическому удалению. Современная медицина позволяет снизить степень травмирования при вмешательстве благодаря возможности иссечения опухоли при помощи лазера или радиоволн. После удаления тела новообразования, обязательна криодеструкция его основания, во избежание повторного развития. В постоперационный период назначают внутриочаговые инъекции интерферона-а. Саму причину заболевания — вирус — операция не устранит, поэтому после вмешательства показана противовирусная и иммуностимулирующая терапия. С этой целью возможно назначение следующих препаратов:
- «Виферон»;
- «Реаферон»
- «Ликопид»;
- «Блеомицин».
Данное заболевание имеет свойство к рецидивированию, поэтому после удаления опухоли больному необходимо наблюдение лечащего врача на протяжении нескольких месяцев. Поскольку гигантская кондилома Бушке передается половым путем, важно избегать беспорядочных связей и пользоваться контрацептивами. Кроме того, обязательной профилактической мерой является соблюдение личной гигиены. При подозрении на заражение имеет смысл обратиться к специалисту и принять курс противовирусных препаратов.
Вернуться к оглавлениюВозможные последствия
При пренебрежении оперативным лечением и поддерживающей терапией прогноз неблагоприятный — заболевание может прогрессировать вплоть до некроза крайней плоти. Хирургическим путем возможно удаление лишь внешних признаков заболевания. Если не будет уничтожен вирус, кондилома Бушке-Левенштейна даже после полного иссечения может появиться вновь. Спустя 2—12 лет после появления первых признаков заболевания возможно перерождение кондиломы в раковую опухоль, как правило, не дающую метастазов. Среди факторов, способствующих озлокачествлению опухоли Бушке-Левенштейна основным считается неблагоприятная внешняя среда. Также развитие рака провоцирует нездоровый образ жизни — курение, употребление алкоголя, авитаминоз.



 (Оставили голосов: 6 , оценка: 4,50 из 5)
(Оставили голосов: 6 , оценка: 4,50 из 5)